Можно ли есть клубнику и землянику при панкреатите
Пожалуй, не найдется человека, равнодушного к сочной и сладкой клубнике. Это очень вкусные и полезные ягоды, приносящие организму много пользы. Но при некоторых болезнях их, как и другие свежие ягоды или фрукты, следует есть с осторожностью. Клубника при панкреатите вводится в рацион только с разрешения лечащего врача с соблюдением всех его рекомендаций.
В чем польза клубники садовой для человека?
Польза этих летних ягод обусловлена их составом, богатым многими полезными веществами:
Присутствие этих соединений в клубнике объясняет множество полезных эффектов, которые развиваются в организме при употреблении ягод:
Клубника при остром панкреатите
На этапе обострения хронического воспаления поджелудочной железы клубнику и блюда из нее есть нельзя, особенно в первые сутки после приступа, когда режим дня, питания пациента основан на принципе: «холод, голод и покой». Больной соблюдает постельный режим, область поджелудочной железы охлаждается прикладыванием холодных компрессов, а энтеральное питание заключается в употреблении внутрь чистой воды, слабо заваренного отвара шиповника.
После стихания острых болей, уменьшения диареи, купирования рвоты, выраженной лихорадки в меню добавляются некоторые разрешенные продукты. На этом этапе больной вынужден соблюдать строжайшую диету, назначенную лечащим врачом. Рацион составляется с учетом правил механического, химического, температурного щажения. Употребление клубники противопоказано по нескольким причинам:
Клубника и хронический панкреатит
При достижении стадии ремиссии хронического заболевания меню больного становится более разнообразным. Если пациента не беспокоят абдоминальные боли, тошнота, если у него нормализовался стул, и хорошо усваивается пища, то к рациону можно добавить свежую клубнику. В первый раз не рекомендуется кушать ягоды сырыми во избежание ухудшения состояния. Термически обработанные ягоды считаются более полезными, несмотря на частичное разрушение витаминов в процессе температурного воздействия (варки, запекания). Высокая температура уменьшает агрессивность фруктовых кислот, смягчает структуру растительных волокон.
При стойкой, длительно сохраняющейся ремиссии к рациону можно добавить клубничный сок. Пить этот полезный напиток при панкреатите следует только свежевыжатым, сначала – немного разведенным водой или морковным / яблочным соком.
Состав и калорийность земляники
Лесная земляника – еще более полезная ягода. По витаминно-минеральному составу она похожа на клубнику, но содержит меньше сахара, растительной клетчатки. Калорийность земляники немного меньше, чем клубники: 36–40 ккал на 100 г продукта. Земляника используется для терапии многих заболеваний, полезна она и для лечения панкреатита.
Для приготовления лекарственных средств используются ягоды, зеленые части этого травянистого растения. Чай из сушеных ягод с земляничными листьями полезен для лечения хронического холецистита. Рецепт приготовления такого чая довольно простой:
В острый период панкреатита землянику есть нельзя из-за наличия органических кислот (салициловой, лимонной, яблочной и других), которые усугубляют течение заболевания, самочувствие пациента.
После достижения стадии ремиссии ягоды вводят в рацион в составе многих полезных, вкусных блюд, напитков.
Как можно есть клубнику и землянику, чтобы не навредить?
Во избежание развития обострения панкреатита и его осложнений, перед добавлением к рациону ягод обязательно нужно проконсультироваться с диетологом или гастроэнтерологом. Специалист подтвердит, что болезнь достигла стадии ремиссии, исходя из результатов анализов, УЗИ органов брюшной полости, жалоб пациента, физикального обследования. Специалисты посоветуют, как правильно выбрать ягоды, в каком виде их лучше употреблять для того, чтобы организм получил все полезные вещества, а поджелудочная железа при этом не пострадала. Для этого нужно соблюдать несколько несложных правил:
Клубника – очень вкусная ягода, имеющая в составе большое количество полезных соединений, которые участвуют во всех обменных процессах в организме. Клубника, земляника используются для приготовления десертов, напитков, полезных при разнообразных патологиях сердечно-сосудистой системы, заболеваниях почек, ЖКТ (панкреатит, гастрит, холецистит, энтероколит), вне стадии обострения.
Диета при панкреатите: меню на каждый день
Панкреатит – это воспалительное заболевание поджелудочной железы. Чаще всего оно имеет хроническую форму. При этом нарушается выработка ферментов и ухудшается процесс переваривания пищи. Поэтому важным методом лечения является особая диета. Без изменения в питании невозможно избежать рецидивов заболевания. Больным с хроническим панкреатитом показано применение диеты №5, чаще всего такого питания рекомендуется придерживаться пожизненно.
Принципы диеты
При острой форме панкреатита и при обострении в течение первых дней необходим голод. Пока не стихнут боли и воспаление, больному показана щадящая диета, включающая слизистые протертые супы и каши на воде. Потом рацион постепенно расширяется. Но даже в период ремиссии необходимо придерживаться особой диеты. Ее цель – снизить нагрузку на поджелудочную железу и улучшить пищеварение.
В зависимости от стадии и тяжести заболевания врач дает рекомендации по подбору продуктов и приготовлению блюд. Но есть общие правила, которых нужно придерживаться всем больным:
полностью исключаются алкоголь и некоторые продукты;
питаться нужно небольшими порциями, 5-6 раз в день;
блюда нужно варить, запекать или готовить на пару;
не рекомендуется слишком горячая или холодная пища;
нужно ограничить употребление сахара и углеводов;
пищу необходимо измельчать или даже протирать;
в рационе увеличивается содержание белка, а количество жиров снижается до минимума;
необходимо выпивать не менее 2 литров воды в день.
Что нельзя есть
Что же нельзя есть при любой форме панкреатита:
мясные и рыбные бульоны;
субпродукты, сало, свинину, баранину, утку;
колбасные изделия, копчености;
соусы, острые приправы и специи;
жирные молочные продукты;
маринады, соления, консервы;
щавель, редьку, шпинат, редис, чеснок, лук;
кофе, какао и шоколад;
сдобную выпечку, свежий хлеб.
Что можно есть
Несмотря на то, что список запрещенных продуктов довольно велик, рацион больного все равно разнообразен. Из разрешенных продуктов можно готовить вкусные и питательные блюда, которые не будут создавать нагрузку на поджелудочную железу. Главное, они должны быть приготовлены без обжаривания. Мясо рекомендуется хорошо измельчать, лучше делать из него суфле, пудинги или паровые котлеты. Овощи нужно варить или запекать. Фрукты тоже употребляются в виде компота или запеченные.
Что же разрешается при панкреатите :
морковь, свекла, кабачки, брокколи, цветная капуста, картофель в супах или запеканках;
крупяные или овощные супы;
говядина, телятина, курицы или индюшка без кожи для приготовления котлет, фрикаделек, суфле, паштетов;
отварная или запеченная нежирная рыба;
каши на воде или разбавленном молоке из гречи, риса, овсянки, манки;
нежирные молочные продукты без сахара, натуральный творог и молодой сыр;
подсушенный белый хлеб;
яйца только в виде парового белкового омлета;
из фруктов – груши, яблоки, бананы, персики, некислые ягоды в компотах или запеченном виде;
галетное печенье, сухарики;
Из этих продуктов можно приготовить много блюд. Это картофельное пюре, овощное рагу, запеканки с овощами, протертые супы с крупами, овощами или макаронами, отварная рыба или куриная грудка. Допустимо готовить паровые котлеты или тефтели, паштеты, плов, салаты из вареных овощей с оливковым маслом без соленых огурцов. В процессе приготовления нужно использовать минимум соли и сахара, не применять приправы. Сливочное масло допустимо только для добавления в кашу.
Примерное меню на неделю
Обычно врачи дают рекомендации больному по выбору продуктов и особенностям приготовления блюд. Но меню при заболевании поджелудочной приходится составлять самостоятельно. Тут важно учитывать, чтобы каждый день организм получал достаточное количество белка, который необходим для восстановления слизистой пищеварительного тракта. Ежедневно нужно включать в рацион также углеводы в виде каш, овощи и фрукты.
Чтобы питание было разнообразным, желательно каждый день готовить разнообразные блюда, это возможно даже при использовании ограниченного количества разрешенных продуктов. Основой этой диеты будет 5 разовое питание: завтрак, ланч, обед, полдник и ужин, иногда рекомендуется перед сном выпивать натуральный йогурт. Ланч и полдник простые, в основном состоят из фруктов. На завтрак, обед и ужин допустимо съедать по кусочку подсушенного белого хлеба или галетное печенье. Запивать отваром шиповника, компотом из сухофруктов, киселем или чаем из трав.
Какое же может быть примерное меню на семь дней для больного панкреатитом?
Это примерное меню поможет больному разнообразить свой рацион, получать с пищей все необходимые питательные вещества и витамины, не нагружая при этом поджелудочную железу.
Еще больше рекомендаций по питанию при панкреатите смотрите в видео
Имеются противопоказания. Перед применением проконсультируйтесь со специалистом.
Перед применением препаратов, указанных на сайте, проконсультируйтесь с врачом.
Диета при панкреатите: особенности, что можно есть и что нельзя
Особенности диеты при панкреатите поджелудочной железы
Поджелудочная железа является главным помощником правильного пищеварения. Без нее невозможен процесс усвоения еды и полезных веществ. Орган вырабатывает особые ферменты, благодаря которым происходит расщепление продуктов на более простые вещества и их успешное всасывание. С такой задачей справляется только здоровая железа. При воспалительных поражениях прием жирной, острой и тяжелой пищи значительно увеличивает нагрузку на орган и переваривание пищи нарушается.
При возникновении панкреатита различной клинической формы важно не только есть разрешенные продукты, а также придерживаться определенных рекомендаций в диете:
Питаться следует маленькими порциями и часто до 5-6 раз. За один прием желательно съедать не более 300 г.
В процессе варки продуктов, их стоит подвергать химическому щажению. Поэтому из рациона больного полностью убирают все, что может вызвать раздражение органа. Пищу рекомендуется варить, выпекать или готовить на пару.
Важно соблюдать механическое щажение желудочно-кишечного тракта. С этой целью всю еду употребляют исключительно в измельченном виде или протирают через терку.
Необходимо контролировать потребление жиров. Их максимально разрешенное количество 50 г. Данный объем равномерно распределяется на все приемы пищи в течение дня. Различные жиры допустимы только в процессе варки, в чистом виде жирные продукты противопоказаны.
Суточная норма белка животного происхождения не выше 60% или приблизительно 200 г в день.
Важно убрать из рациона пищу, которая провоцирует развитие метеоризма.
Диета предполагает ограничение соли и соленых блюд. В сутки допустимо не более 3 г.
Не стоит налегать на сладости и сахар в чистом виде. Его количество в день не должно превышать 40 г. Общее количество углеводистой еды в рационе 350 г. Можно использовать сахарозаменители.
Что можно кушать при панкреатите
Согласно диете, при воспалительном поражении поджелудочной железы можно есть:
Диетическая рыба и мясо, сваренные на пару или запеченные.
Растительное масло в процессе приготовления пищи.
Яйца, сваренные на пару без желтка.
Несвежий хлебобулочные изделия.
Домашние соки из овощей, минеральная вода, чай листовой слабой заварки.
Что нельзя есть при панкреатите
Запрещается при любой форме панкреатита употреблять:
Наваристые жирные супы, с добавлением гороха, фасоли и мяса.
Острые и кислые соусы, майонез, кетчуп, хрен и горчица.
Жирные виды мяса и рыбы, копчения, колбаса.
Диета при остром панкреатите поджелудочной железы
При остром панкреатите, особенно в стадии обострения важно обеспечить больному полный покой. В этот период рекомендуют голод, чтобы снизить нагрузку с поджелудочной железы. Поэтому в первые 1-3 дня назначают внутривенные вливания для поддержания жизнедеятельности организма. Если отсутствует тошнота и рвота, дают воду Ессентуки, Боржоми или слабый теплый чай, отвар до 1-1,5 л в сутки. В зависимости от состояния, на 2-3 день пациенту разрешают привычно питаться, но небольшими порциями.
Диета при остром воспалении органа предполагает употребление овощных супов, постного мяса и рыбы, пюре из полусладких, некислых фруктов и овощей. Из напитков разрешаются кисели, компоты, отвар из ягод шиповника, чай слабой заварки. Следует исключить жиры и соль при приготовлении блюд.
Режим питания при хронической форме панкреатита
Диета при хронической форме воспаления железы должна соответствовать главным требованиям лечебного питания. Но в данном случае еду вовсе не обязательно измельчать или перетирать.
При таком состоянии важно придерживаться полноценного питания, которое позволит снизить воспаление и улучшит работу органа.
Пациенту запрещается употреблять жирное, острое, продукты, провоцирующие процесс брожения и раздражение железы. Также исключают эфирные масла, специи и приправы с яркими вкусами и экстракты.
Из ягод разрешается рябина, смородина, малина в виде напитков. Фрукты едят обязательно, это главный источник витаминов и микроэлементов. При хронической форме допустимо есть бананы, дыню, сливы, запеченные груши и яблоки без сахара.
Супы должны быть овощными. Хлеб больным дают несвежий. В качестве питья станут полезными отвар шиповника, компот, кисель, минеральная вода.
Следует ограничить сладости, из молочных продуктов предпочтительны обезжиренный творог, сметана, кефир и йогурт без добавок.
Все представленные на сайте материалы предназначены исключительно для образовательных целей и не предназначены для медицинских консультаций, диагностики или лечения. Администрация сайта, редакторы и авторы статей не несут ответственности за любые последствия и убытки, которые могут возникнуть при использовании материалов сайта.
Клубника при панкреатите
Можно ли есть клубнику при панкреатите?
Обсуждается тема «Клубника при панкреатите». Здесь под словом клубника имеется в виду ягоды — клубника садовая (виктория), клубника луговая и земляника лесная.
Клубника при панкреатите хроническом в период обострения
Клубника при остром панкреатите
Врачи и диетологи подтверждают положительное влияние клубники на здоровье человека. Но не всегда, клубника при панкреатите в период обострения воспаления поджелудочной железы относится к продуктам запрещенным.
В период обострения заболевания назначается ГОЛОД в первые 2-3 дня, в зависимости от тяжести заболевания.
Затем идет период 10-14 дней диета №5п, первый вариант. За ним диета №5п, второй вариант. О том, как выйти стадии из острого панкреатита, читайте в статье «Диета при остром панкреатите». В этой статье вы найдете разрешенные и запрещенные продукты при остром панкреатите, какие блюда можно приготовить в этой стадии заболевания.
Клубника садовая, виктория, клубника луговая, земляника лесная — все эти ягоды есть нельзя. Эти ягоды содержат косточки, которые раздражают слизистую желудочно-кишечного тракта, плохо перевариваются. Нарушается принцип механического щажения.
Органические кислоты (щавелевая и салициловая), содержащиеся в клубнике, виктории, землянике агрессивно действуют на желудок и поджелудочную железу. Нарушается принцип химического щажения.
Отмечу, что клубнику нельзя есть и при язвенной болезни, гастрите и других заболеваний ЖКТ, протекающих в острой стадии.
Протертая и термически обработанная клубника при панкреатите — разрешена в блюдах —
Это отвар, компот, кисель, мусс, желе.
Особенность приготовления этих блюд:
Клубника при панкреатите хроническом
Клубника садовая (виктория), клубника луговая, земляника лесная — можно ли есть эти ягоды при хроническом панкреатите?
Почему следует ограничить клубнику при панкреатите в период стойкой ремиссии и полностью исключить из пищи, если период стойкой ремиссии не достигнут? Разбираемся в этом вопросе…
1) Ягоды содержат кислоты — аскорбиновую кислоту (витамин С), лимонную, яблочную, хинную, салициловую, фосфорную кислоты, а также в зрелых ягодах есть янтарная кислота и гликолевая кислота. Содержание кислот в клубнике действует раздражающе на слизистую желудка и ЖКТ, способствует активизации моторной (двигательной) секреторной активности органов пищеварения. В результате активно вырабатывается желудочный сок, усиливается интенсивность выделения желчи печенью и выброс желчи из желчного пузыря. А желчь, в свою очередь, способствует активации ферментов поджелудочной железы. Неактивный фермент трипсиноген, содержащийся в панкреатитеском соке, переходит в активную форму — трипсин. В случае воспаления поджелудочной железы (панкреатит) трипсин «переваривает» саму железу.
2) Ягоды содержат мелкие, грубые косточки, которые оказывают выраженное раздражающее действие на слизистую ЖКТ, стимулируют выработку панкреатического сока. Необходимое требование об обеспечении максимального покоя поджелудочной железе — нарушается.
3) Клетчатка, содержащаяся в ягодах клубники, плохо переваривается, если есть воспаление поджелудочной железы. В результате наблюдается расстройство пищеварения, вздутие живота, метеоризм, диарея (понос). Даже при наступлении периода стойкой ремиссии клубнику при панкреатите рекомендуется употреблять в ограниченном количестве.
Содержание питательных веществ и калорийность клубники (земляники) садовой
Калорийность клубники зависит от сорта, от природных условий выращивания ягод. Калорийность зависит от содержания жидкости и углеводов в ягодах. От сюда следует, что более сладкие сорта имеют калорийность выше. А также, если в течение сезона было много дождей и ягоды содержат много воды, то калорийность таких ягод будут ниже по сравнению с засушливым периодом.
Средняя калорийность 100 грамм клубники садовой (виктории) — 41 Ккал
Калорийность луговой клубники и лесной земляники 36-40 Ккал
Калорийность 100 грамм клубники — 41 Ккал
Содержание питательных веществ на 100 грамм клубники садовой (земляники, виктории):
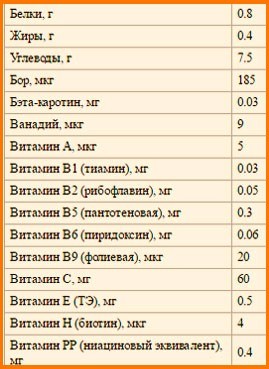
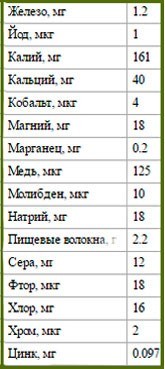
Если на кухне нет весов
Если на кухне нет весов, и вы не знаете как отмерить нужное количество ягод для приготовления какого-либо блюда, то используя картинки, вы сможете определить примерный вес клубники садовой (виктория, земляника садовая), клубники луговой или зевляники лесной:
Луговая клубника и лесная земляника. В чем отличия?
Как выглядет садовая клубника или виктория все знают. Но не все могут отличить луговую клубнику от лесной земляники.
В заключение хочу сказать —
только осознанное отношение к такому заболеванию как панкреатит и понимание необходимости соблюдения специальной диеты, позволит справиться с воспалением поджелудочной железы.
Я думаю, что вы поняли, что свежая клубника при панкреатите, если не достигнуто состояние стойкой ремиссии, запрещена. В состоянии стойкой ремиссии — потребление ограничено и порция определяется индивидуально.
Ягоды при панкреатите: какие можно и какие нельзя?
Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.
При хроническом воспалении поджелудочной железы люди вынуждены питаться по специальной диете, ограниченной определенным перечнем запрещенных продуктов. Входят ли в этот список ягоды при панкреатите?
Учитывая специфику заболевания и все ограничения в рационе, в употреблении ягод нужно следовать рекомендациям врачей-гастроэнтерологов и диетологов, которые точно знают, какие ягоды можно и какие нельзя пациентам с данным диагнозом.
Какие ягоды при панкреатите можно?
При остром панкреатите диета настолько скудная, что ни о каких ягодах и речи быть не может. Поэтому диетологи рассматривают включение их в рацион только при хронической форме данного заболевания – в зависимости от ослабления или усиления симптомов.
Вследствие воспаления поджелудочной железы и повреждения ее экзокринных и эндокринных клеток, продуцирующих ферменты и гормоны, функции органа нарушаются, что приводит к ухудшению усвоения питательных веществ. Также организму может недоставать витаминов и микроэлементов. Исследователи установили, что употребление продуктов, содержащих витамины А, С, Е, группы В, железо и цинк, способствует предотвращению приступов панкреатита. Читайте – Диета при приступе панкреатита.
По понятным причинам, не все ягоды и фрукты разрешены пациентам с хроническим панкреатитом. Подробные рекомендации относительно фруктов приводятся в статье – Фрукты при остром и хроническом панкреатите.
А мы начнем с самой большой, правда, ложной ягоды, которую употребляют люди.
Можно ли арбуз при панкреатите?
В мякоти арбуза содержание клетчатки относительно низкое (до 0,5%), поэтому его относят к диетическим продуктам. По содержанию железа и калия арбуз практически не отстает от шпината. Немаловажно и то, что в нем имеются щелочные вещества, способствующие восстановлению кислотно-щелочного равновесия организма. Поэтому арбуз можно при панкреатите – при отсутствии обострения.
А вот гликемический индекс арбуза достаточно высокий (GI 72), но он обусловлен фруктозой, которая усваивается без участия инсулина – то есть не перегружает бета-клетки поджелудочной железы, которые при панкреатите могут не справлять с синтезом необходимого количества этого гормона.
Следует иметь в виду, что, согласно клинической статистике, на определенном этапе хронического панкреатита у 25-45% пациентов снижается способность усваивать глюкозу с последующим развитием сахарного диабета.
Обычно в тандеме с арбузом идет дыня, поскольку она того же семейства тыквенных. В ней почти столько же сахаров (GI 65), но чуть больше клетчатки. И на вопрос – можно ли дыню при панкреатите – диетологи дают аналогичный ответ: исключительно при стойкой ремиссии заболевания и в очень ограниченных количествах.
Шиповник при панкреатите
Отвар из сухих плодов шиповника рекомендуют почти все диеты при любых заболеваниях. Среди биологически активных веществ, содержащихся в этих ягодах, выделяют витамины А, С и Е, а также растительные полифенольные соединения (флавоноиды). Но номером один считают аскорбиновую кислоту – витамин С, которого в 100 г свежих плодов в среднем 450-470 мг. Так что шиповник при панкреатите (в день примерно 400-500 мл отвара или водного настоя) служит хорошим и доступным витаминным подспорьем.
Организму витамин С нужен для синтеза белков и липидов, для образования коллагена и регенерации тканей, выработки пептидных гормонов и нейромедиатора норадреналина, для метаболизма тирозина и т.д. Он действует как антиоксидант, уменьшая окислительную деградацию фосфолипидов и повреждение клеточных белков свободными радикалами.
Но если у пациентов в анамнезе есть тромбофлебит, то с шиповником следует быть осторожнее: в нем имеется витамин К, повышающий свертываемость крови.
Кроме того, шиповник увеличивает выработку мочи и слабит.

Малина при панкреатите
В нежных ягодах малины на самом деле много клетчатки – почти 30%, а также высокая кислотность (pH 3,2-3,9), что при воспаленной поджелудочной сразу же отправляет ее в список противопоказанных продуктов. Но это касается свежих ягод, а в виде компота, приготовленного из протертых ягод (то есть без косточек), киселя, мусса или желе – употреблять можно.
Кстати, большинством врачей-диетологов разрешается свежая малина при панкреатите (не более 100 г в день пару раз в неделю) – когда состояние пациентов стабилизировано. А все потому, что антоцианы, флавоноиды кемпферол и кверцетин, производные гидроксибензойной кислоты, эллаговая, хлорогеновая, кумаровая и феруловая кислоты обеспечивают антиоксидантные и противовоспалительные свойства этой ягоды.
Последнее время внимание исследователей приковано к эллаговой кислоте, которой в малине больше, чем в других ягодах. И установлено, что данное полифенольное соединение способно снижать выработку и активность циклооксигеназы-2 – провоспалительного фермента, то есть уменьшать воспаление. Кроме того, как сообщалось в World Journal of Gastroenterology, эллаговая кислота тормозит рост злокачественных клеток при раке поджелудочной железы.

Клубника при панкреатите
Клубника или земляника при панкреатите в той же категории, что и малина. То есть, из-за наличия лимонной, яблочной и аскорбиновой кислоты (витамина С) она кислая (средний показатель pH= 3,45); содержит пищевые волокна и мелкие косточки, которые не перевариваются в желудке и могут активировать воспаление. Поэтому врачи не рекомендуют при обострениях есть клубнику (землянику) в натуральном виде.
С другой стороны, когда состояние пациента в стадии ремиссии улучшается, лечащий врач может разрешить дополнить меню муссом, компотом, желе или киселем из протертых ягод. Как приготовить кисель из клубники, читайте в публикации – Рецепты диеты при панкреатите.
А при длительном улучшении – и только при отсутствии нарушений углеводного обмена – в клубничный сезон можно съедать по несколько свежих ягод в день: они также содержит эллаговую кислоту и витамин В5.

Какие ягоды при панкреатите нельзя?
Клетчатка и кислоты, содержащиеся в свежих ягодах, заставляют поджелудочную железу вырабатывать больше пищеварительных ферментов. Но при ее хроническом воспалении выполнение данной функции ограничено, что и вызывает необходимость в соблюдении диеты про остром и хроническом панкреатите.
Кожица ягод содержит полисахарид пектин, который не переваривается и не усваивается, но активизирует секрецию желез, участвующих в пищеварении – в том числе поджелудочной. И это причина, по которой имеющие плотную кожицу свежие ягоды при панкреатите употреблять противопоказано.
Совершенно не вписывается в диетический рацион крыжовник при панкреатите – даже когда поджелудочная железа «объявила перемирие», и состояние пациентов позволяет употреблять некоторые ягоды в свежем виде. При очень плотной кожице и массе косточек (все это – клетчатка и 2,5% пектина) еще и pH этих ягод на уровне 2,8-3,1. Нет, вообще-то крыжовник очень ценная ягода, так как витамина С в ней почти столько же, сколько в черной смородине. В крыжовнике содержится много фолиевой кислоты (его полезно есть беременным), и при запорах он хорошо помогает. Но применительно к панкреатиту следует учитывать желчегонный эффект этих ягод.
В темно окрашенных ягодах – красных, синих, фиолетовых – большое содержание антиоксидантов: полифенолов и флавоноидов-антоцианов. Ягоды с высоким уровнем этих биологически активных веществ включают чернику, вишню, черную и красную смородину, клюкву, виноград и черешню темных сортов.
Несмотря на это клюква при панкреатите противопоказана: при всех полезных свойствах – антимикробных и противовоспалительных – уровень ее кислотности (рН 2,3-2,5) приближается к лимону (его pH= 2-2,6), и она, за счет высокого содержания органических кислот, вызывает усиленное желчевыделение, активизирующее поджелудочную железу.
Красная смородина при панкреатите под запретом по тем же причинам: плотная кожица и высокое содержание кислот (средний показатель pH = 2,85). Более сладкая вишня при панкреатите может быть добавлена в компот, а вот свежие ягоды диетологи занесли в противопоказанные продукты.
Свежие ягоды черной смородины тормозят рост самых распространенных патогенных и условно патогенных бактерий, в том числе. вызывающую гастрит Helicobacter pylori. Как показали исследования, кислые полисахариды семян черной смородины (галактаны) могут препятствовать адгезии бактерии к слизистой оболочке желудка. Но при панкреатите черная смородина может употребляться только в виде компота и только вне обострения.
Из-за плотной кожицы, высокого содержания растительных волокон и сахаров в свежем виде черешня при панкреатите, а также виноград не рекомендуются.
При диарее пациентам с воспалением поджелудочной железы может помочь черничный кисель, поскольку свежая черника при панкреатите тоже не употребляется.
И облепиха при панкреатите (при ремиссии хронической формы заболевания) также допускается в виде добавки небольшого количества в кисель или компот – если нет проблем с работой кишечника, заставляющих чаще обычного посещать туалет.









