Причины почечной недостаточности. Как диагностировать.
Почки – парный орган, очищающий кровь и выводящий ненужные и токсичные продукты обмена из организма с мочой. Почечная недостаточность – состояние, возникающее в результате повреждения и постепенной гибели структур почечной ткани – нефронов, что приводит к нарушению функции почек, следовательно, к недостаточному очищению крови, накоплению азотистых веществ и развитию процессов интоксикации.
Что такое моча и как она образуется?
Образование мочи осуществляется при помощи фильтрации и секреции. Сначала из капиллярного клубочка процеживается (фильтруется) содержимое крови и плазмы, кроме клеток крови и белков – так образуется первичная моча. Затем она движется по извитым канальцам нефрона, где происходит обратное всасывание воды и питательных веществ в кровь (глюкозы, электролитов). Остаётся вторичная моча, которая поступает в лоханку, мочеточники и мочевой пузырь. Организм готов освободиться от ненужной воды и продуктов обмена. В сутки через почки проходит до 2000 литров крови, образуя 120-150 литров первичной мочи, а на выходе получается 1,5-2 литра мочи вторичной.
Какие ещё функции выполняют почки?
Почка – многофункциональный орган. Помимо выделительной функции, почки регулируют осмотическое давление, обмен электролитов, выполняют эндокринную функцию, вырабатывая ренин (участвует в поддержании АД) и эритропоэтин (стимулирует выработку молодых эритроцитов). Также участвуют в обмене углеводов и белков.
Почему развивается почечная недостаточность (ХПН)?
Острая почечная недостаточность возникает при шоке, закупорке мочевыводящих путей и вследствие острого отравления ядами, токсичными для почек.
Хроническая почечная недостаточность развивается постепенно по следующим причинам:
Почка – немой и терпеливый орган.
ХПН зачастую начинает проявляться на III-V стадии. В первую стадию (латентную) изменения выявляются при случайном обследовании. Пациенты могут отмечать небольшую слабость при детальном опросе. Во второй стадии (компенсированной) проявления более явные: отмечается повышенное отделение мочи (более 2литров в сутки), появляется ночное мочеиспускание, слабость более заметна при обычных нагрузках, можно наблюдать отёки на лице по утрам. Последующие стадии характеризуются накоплением токсических веществ и нарушением всех функций почек. Развиваются необратимые изменения в почках, требующие проведения гемодиализа – процедуры искусственного очищения крови.
Как можно выявить почечную недостаточность?
Врач проводит опрос, выясняет жалобы и возможные причины, осматривает пациента и назначает лабораторные и инструментальные методы исследования.
Диагноз хронической болезни почек или ХПН (хронической почечной недостаточности) возможно установить только на основании лабораторных тестов. Они способны выявить нарушенные функции почек и определить степень нарушения:
— креатинин и мочевина – их повышение свидетельствует об уремии – избытке токсичных продуктов мочи в крови
— электролиты (Натрий, калий, хлор) – наблюдается повышение калия
— Кальций общий (снижается) и фосфор (повышается) – нарушения фосфорно-кальциевого обмена может привести к переломам
— глюкоза – высокая при сахарном диабете, при нарушении почечного барьера будет определяться в моче
— общий белок и альбумин – при ХПН снижаются, используются для оценки белковой недостаточности.
Дополнительно определяются аутоантитела, показатели свертывающей системы крови, инфекции, выполняется посев мочи и другие анализы для выяснения причин хронической болезни почек.
При проведении гемодиализа удобно использовать Комплекс нефрологический, биохимический. Он позволяет оценить эффективность лечения в динамике.
Общий анализ мочи при цистите
Основные симптомы цистита
Какой анализ мочи нужен при цистите
При подозрении на цистит сначала обязательно нужно сдать общий анализ мочи (ОАМ). В результатах ОАМ при цистите будет выявлено повышенное содержание лейкоцитов, бактерий, может встречаться повышенное содержание эритроцитов и белка.
Дополнительно лечащий врач может рекомендовать провести бактериальный посев мочи с определением антибиотикочувствительности к выявленным патогенным микроорганизмам, ПЦР диагностику на заболевания, передающиеся половым путем, ряд исследований на диагностику вирусных инфекций (так как не всегда причиной цистита являются бактерии).
Из инструментальных исследований врач может направить пациента на УЗИ почек, КТ/МРТ малого таза для исключения опухолей и камней в мочевыделительной системе, заболеваний почек и предстательной железы у мужчин.
Профилактика обострений цистита
Подготовка к сдаче ОАМ при цистите
В день перед взятием биоматериала желательно воздержаться от физических нагрузок, приема алкоголя, не употреблять в пищу овощи и фрукты (свеклу, морковь, цитрусовые, арбузы), красное вино, поливитамины, которые могут изменить цвет мочи.
Исключить прием мочегонных препаратов в течение 48 часов до сбора мочи (согласовывается с лечащим врачом).
Собирать мочу нужно до начала антибиотикотерапии.
Провести тщательный туалет наружных половых органов под душем с мылом (запрещается использовать гигиенические средства с антисептиками). Мужчинам оттянуть крайнюю плоть пениса, хорошо обмыть головку теплой водой, просушить бумажным полотенцем.
Женщины во время менструации перед сбором мочи должны поставить во влагалище тампон и сообщит лечащему врачу, что анализ проведен во время менструации.
Как правильно собирать анализ мочи при цистите
В стерильный контейнер собирается средняя порция мочи при первом утреннем мочеиспускании (первая и последние порции сливаются в унитаз).
Возможен сбор мочи в любое время в течение дня по предварительному согласованию с лечащим врачом.
Во время сбора мочи желательно не касаться контейнером тела.
Перед началом мочеиспускания женщинам нужно развести пальцами половые губы пальцами, чтобы с кожи наружных половых органов в мочу не попали посторонние примеси.
Объем мочи для исследования должен составлять ¾ объема контейнера. Минимальный объем мочи для исследования составляет 30 мл.
Доставить контейнер с мочой в медицинский офис желательно в течение 2-х часов после сбора биоматериала.
Что показывает анализ мочи при цистите
ОАМ позволяет увидеть общую картину воспаления. Для постановки диагноза во внимание в первую очередь учитываются жалобы пациента. ОАМ нужен для подтверждения диагноза, основанного на клинической картине, так как болезненность при мочеиспускании может встречаться у пациентов с нарушением нервной регуляции акта мочеиспускания, без цистита.
Расшифровка общего анализа мочи при цистите
Необходимо помнить, что расшифровка результатов исследования мочи должна проводиться только лечащим врачом, так как результаты лабораторных исследований не являются единственным критерием, для постановки диагноза и назначения соответствующего лечения. Они должны рассматриваться в комплексе с данными анамнеза и результатами других возможных обследований, включая инструментальные методы диагностики.
В медицинской компании «LabQuest» Вы можете получить персональную консультацию врача службы «Doctor Q» по расшифровке результатов исследования мочи во время приема или по телефону.
Цвет. В норме цвет желтый различной насыщенности. Он может меняться при употреблении некоторых продуктов и приеме ряда лекарственных препаратов. Белесый, темно-бурый или другой нехарактерный цвет указывает на наличие патологии. Моча должна быть прозрачной.
Запах аммиака, гниющих яблок или тухлого мяса указывает на различные заболевания (например, цистит, сахарный диабет, гнойное воспаление).
Реакция мочи. В норме рН составляет 5-7 (слабокислая реакция). Повышенная кислотность характерна для лихорадочных состояний, почечной недостаточности, сахарного диабета и других патологий. Щелочная реакция наблюдается при хронических инфекционных заболеваниях.
Показатели плотности используются для оценки функций почек. В течение суток удельный вес мочи колеблется.
Белок в моче (протеинурия) в норме отсутствует. Его появление – маркер наличия различных заболеваний (воспалительные инфекционные заболевания мочевыводящих путей, патология почек и другие). Также белок определяется в моче после сильного переохлаждения, высокой физической нагрузки.
Глюкозы в норме в моче быть не должно. Ее выявление в образце биоматериала может свидетельствовать как о наличии заболеваний (сахарный диабет, онкология поджелудочной железы, панкреатит и прочее), так и о сильном стрессе, употреблении в пищу большого количества углеводов.
Билирубин выявляется при гепатитах, циррозе, механической желтухе и других патологических состояниях, связанных с повреждениями печени.
Уробилиноген в высокой концентрации указывает на поражения печени, гемолитическую желтуху, заболевания ЖКТ. Повышенное количество кетоновых тел свидетельствует о нарушении белкового, углеводного или липидного обмена. Нитриты указывают на инфекцию мочевыводящих путей.
Плоский эпителий – это поверхностно расположенные клетки кожи наружных половых органов. Обнаружение его в моче диагностического значения не имеет.
Переходный эпителий находится в почках, мочеточниках, мочевом пузыре и верхнем отделе мочеиспускательного канала. Единичные клетки могут встречаться в осадке мочи у здоровых людей. В большом количестве обнаруживаются при интоксикации, после инструментальных вмешательств на мочевыводящих путях, при желтухах, почечнокаменной болезни и хроническом цистите.
Почечный эпителий у здоровых людей в микроскопии осадка не встречается. Обнаруживается у пациентов с нефрозами и нефритами.
Эритроциты в норме присутствуют в моче в незначительном количестве. Небольшое количество эритроцитов может наблюдаться после спортивных нагрузок, травмах поясницы, при переохлаждении и перегревании. Появление большого количества эритроцитов в моче может встречаться при различных патологиях (гломерулонефриты, нефрозы, коллагенозы, заболевания сердца, сепсис, грипп, инфекционный мононуклеоз, краснуха, ангина, дизентерия и др.).
Лейкоциты присутствуют в моче здоровых людей. Повышенное количество лейкоцитов в моче у женщин может встречаться при контаминации мочи влагалищными выделениями. Высокое содержание лейкоцитов в моче бывает при пиелоциститах, пиелонефритах, при лихорадке различного генеза, инфекциях мочеполовых путей.
Слизь выполняет защитную функцию, выделяется специальными клетками мочеполовой системы. В норме ее содержание в моче незначительное, при воспалительных процессах может увеличивается.
Кристаллы солей появляются в зависимости от рН мочи и других ее свойств, рациона питания. Могут указывать на нарушения минерального обмена, наличие камней или повышенный риск развития мочекаменной болезни.
Бактерии указывают на бактериальную инфекцию мочевыделительного тракта. Но могут встречаться при контаминации мочи бактериями с кожных покровов и из влагалищных выделений.
Где можно сдать анализ мочи при цистите
Сдать ОАМ при цистите можно в ближайшем медицинском офисе лаборатории «LabQuest». Список медицинских офисов, где принимается биоматериал, представлен в разделе «Адреса и время работы».
Общий анализ мочи (с микроскопией осадка)
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Общий анализ мочи (с микроскопией осадка): показания к назначению, правила подготовки к сдаче анализа, расшифровка результатов и показатели нормы.
Показания для назначения исследования
Общий анализ мочи относится к рутинным лабораторным исследованиям, направленным в первую очередь на скрининг заболеваний органов мочевыделительной системы, поскольку патологические процессы в почках и мочевыводящих путях влияют на свойства мочи.
С помощью этого простого диагностического теста можно выявить заболевания инфекционно-воспалительного характера, такие как гломерулонефрит (воспаление почечных клубочков), пиелонефрит (воспаление почечных лоханок), цистит (воспаление мочевого пузыря).
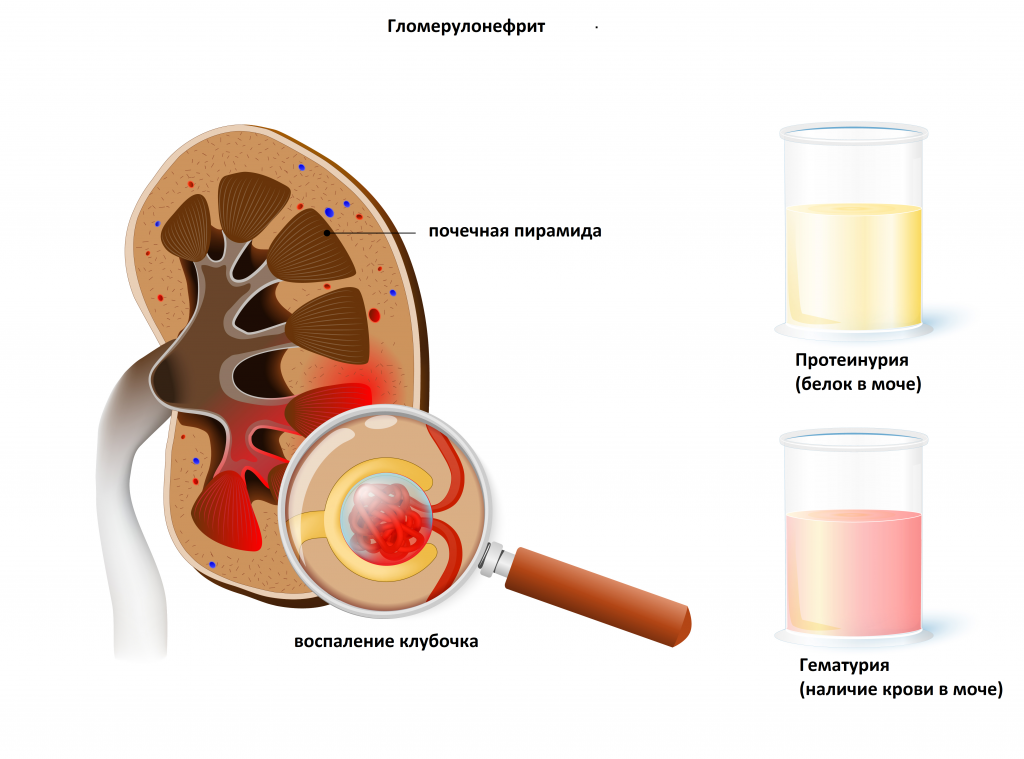
Микроскопия осадка мочи позволяет заподозрить травму или инфаркт почки, мочекаменную болезнь, некоторые новообразования, амилоидоз почек (системное заболевание, при котором в почках откладывается специфический нерастворимый белок, из-за чего нарушается функционирование органа).
Помимо диагностики заболеваний почек и мочевыводящих путей, по результатам общего анализа мочи с микроскопией осадка можно получить сведения об общем состоянии здоровья.
Моча образуется в результате ультрафильтрации плазмы крови через клубочки почек. При развитии различных заболеваний в кровь поступают патологические продукты обмена веществ, которые выводятся из организма, в том числе через почки.
Подготовка к процедуре
Подготовка к общему анализу мочи начинается за день до сбора биоматериала. Некоторые продукты питания, объем выпитой жидкости, прием лекарственных препаратов и биодобавок, интенсивные физические нагрузки могут исказить результаты исследования.
За день до сбора мочи необходимо отказаться от продуктов, которые могут повлиять на цвет мочи: например, свекла и черника придают моче красноватый оттенок, при употреблении большого количества моркови или добавок с каротином цвет мочи может измениться на оранжевый.
Накануне сбора мочи не рекомендуется прием алкоголя, кофе, биодобавок и крепкого чая. По возможности следует ограничить прием диуретических (мочегонных) средств. Требуется исключить серьезные физические нагрузки, а также посещение бани, сауны.
Женщинам во время менструаций не рекомендуется сдавать мочу на исследование, поскольку даже небольшое количество крови значительно исказит результат анализа.
Следует предупредить врача о принимаемых лекарственных препаратах, а также о проведении инвазивных обследований (например, цистоскопии) накануне исследования.
Методика сбора мочи для общего анализа
Исследование мочи включает в себя изучение физических и химических свойств, а также микроскопию осадка.
Физические свойства: количество, цвет, запах, прозрачность, относительная плотность (удельный вес), реакция мочи (pH).
Химические свойства: определение белка, глюкозы, кетоновых тел, уробилиногена, билирубина, гемоглобина, нитритов, лейкоцитарной эстеразы.
Микроскопия: выявление эритроцитов, лейкоцитов, клеток плоского, переходного и почечного эпителия, цилиндров, кристаллов, слизи, бактерий, грибков.
| Показатель | Результат |
| Количество | 50 мл |
| Цвет | Бесцветная, светло-желтая, соломенно-желтая, желтая, янтарно-желтая |
| Запах | Без запаха или неспецифичный |
| Прозрачность | Прозрачная |
| Относительная плотность мочи (удельный вес) | 1003-1035 |
| Реакция мочи (pH) | 5,0-8,0 (у детей до 1 мес. – 5,0-7,0) |
| Белок | > 0,140 г/л |
| Глюкоза | > 2,8 ммоль/л |
| Кетоновые тела | > 1 ммоль/л |
| Уробилиноген | > 34 ммоль/л |
| Билирубин | Не обнаруживается |
| Гемоглобин | Не обнаруживается |
| Лейкоцитарная эстераза | Не обнаруживается |
| Нитриты | Не обнаруживаются |
| Эритроциты | До 2 клеток в поле зрения |
| Лейкоциты | До 5 клеток в поле зрения |
| Эпителий | До 5 клеток плоского эпителия в поле зрения |
| Цилиндры | Не обнаруживаются |
| Кристаллы | Небольшое количество уратов, оксалатов кальция, аморфных фосфатов или не обнаруживаются |
| Слизь | В небольшом количестве |
| Бактерии | Не обнаруживаются |
| Грибки | Не обнаруживаются |
Расшифровка показателей
Следует помнить, что общий анализ мочи является скрининговым исследованием, поэтому его результаты можно использовать при назначении других лабораторных и инструментальных обследований для уточнения диагноза.
Цвет мочи зависит от концентрации растворенных в ней веществ и колеблется от прозрачного до янтарно-желтого.

В нормальных условиях окраску моче придают продукты пигментного обмена (в частности, билирубина): урохромы, уробилиноиды и другие вещества. При повышении уровня билирубина в крови он в большем количестве поступает в мочу и придает ей насыщенный коричневатый или даже зеленовато-бурый цвет. При попадании эритроцитов (красных кровяных телец), миоглобина (основного белка мышечной ткани) или гемоглобина (белка, содержащегося в эритроцитах) в мочу ее цвет меняется на буро-красный и приобретает вид «мясных помоев». Прием витаминов и препаратов нитрофуранового ряда может придать моче цвет от лимонно-желтого до оранжевого. При большом количестве лейкоцитов (белых кровяных телец) моча становится молочного цвета (это состояние называется пиурия).
Прозрачность. В обычных условиях моча прозрачна. Ее помутнение может быть вызвано наличием солей, кристаллов, клеточных элементов (эритроцитов, лейкоцитов).
Запах. В норме моча имеет слабый неспецифичный запах. Появление аммиачного запаха может быть признаком бактериальной инфекции, своеобразный фруктовый запах («гниющих яблок») появляется при увеличении концентрации кетоновых тел (что чаще всего указывает на сахарный диабет – нарушение обмена глюкозы).
Относительная плотность мочи, или удельный вес, определяется с помощью урометра. Относительная плотность мочи дает представление о концентрационной способности почек и о функции разведения, которые снижаются, как и относительная плотность мочи, при почечной недостаточности.
Реакция мочи (pH) – водородный показатель, отражающий способность почек поддерживать кислотно-основной баланс организма. Почки участвуют в выведении ионов водорода и бикарбонатов, сохраняя постоянство pH крови. На значение рН мочи большое влияние оказывают диета, особенности метаболизма, инфекционно-воспалительные процессы в почках и мочевыводящих путях.
Белок в моче выступает значимым маркером в диагностике заболеваний почек, мочевыводящих путей и сердечно-сосудистой системы, также он важен в диагностике гестоза – тяжелого осложнения беременности. Появление белка в моче называется протеинурия. В норме моча не содержит белка, поскольку почечный фильтр мешает выходу белковых молекул из крови в мочу. Выделяют несколько причин протеинурии.
Появление глюкозы в моче служит сигналом, указывающим на патологию почек, эндокринной системы, побочное действие лекарств, отравления, осложненное течение беременности.
Кетоновые тела являются неспецифичным показателем. Появление повышенного количества кетоновых тел в моче – результат ускоренного жирового обмена или пониженного метаболизма углеводов. Наиболее часто повышение их уровня отмечается при голодании, лихорадке, рвоте, алкогольной интоксикации и сахарном диабете.
Уробилиноген в моче возрастает при заболеваниях кишечника, печени, при гемолитических состояниях (разрушении эритроцитов).
Билирубин появляется в моче при патологиях печени, инфекционных заболеваниях и нарушениях пигментного обмена.
Гемоглобин определяется при большом количестве эритроцитов в моче, при миозитах, обширных травмах мышечной ткани, тромбозах сосудов мышц.
Нитриты в моче выявляют при активации патогенной микрофлоры в мочевыводящей системе.
Повышение количества эритроцитов наблюдается в следующих случаях:
Цилиндры образуются в канальцах почек и позволяют определить уровень их поражения. Чаще всего встречаются при гломерулонефритах.
Кристаллы выявляются в осадке солей при определенном pH мочи. Наиболее часто (хотя не всегда) встречаются у пациентов с мочекаменной болезнью.
Слизь в норме может встречаться в мочевом осадке в небольшом количестве. Повышение содержания слизи может быть связано как с воспалительным процессом в мочевыводящих путях, так и с погрешностями, допущенными при сборе мочи для исследования.
Бактерии и грибки в норме в мочевом осадке не обнаруживаются. Их присутствие свидетельствует о наличии инфекционного процесса в почках и мочевыводящих путях или о погрешностях, допущенных при сборе биоматериала для исследования.
При отклонении от нормы показателей общего анализа мочи дополнительно могут быть назначены следующие инструментальные обследования и лабораторные тесты:
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
При воспалении нефрона в моче можно обнаружить ионы натрия молекулы мочевины
Исследование уровня мочевой кислоты в моче.
Мочевая кислота выводит избыток азота из организма человека. Мочевая кислота синтезируется в печени и в виде соли натрия содержится в плазме крови.
За выведение мочевой кислоты из крови человека отвечают почки. При нарушении деятельности почек, происходит нарушение обмена мочевой кислоты. Как следствие — накопление в крови солей натрия, уровень мочевой кислоты растет, вызывая разнообразные повреждения органов и тканей.
С какой целью выполняется услуга:
Для диагностики подагры;
Показания для выполнения услуги:
При подозрении на подагру (главный симптом – боли в суставах, чаще всего в большом пальце стопы);
При проведении противоопухолевой терапии;
При контроле за результатами лечения подагры.
Противопоказания для выполнения услуги.
К ложноповышенным показателям могут приводить:
— стресс, сильная физическая нагрузка и пищевой рацион, богатый пуринами;
— анаболические стероиды, никотиновая кислота, эпинефрин, тиазидные диуретики, бета-адреноблокаторы, фуросемид (табл.), этакриновая кислота (табл.), кофеин, витамин С, циклоспорин, цисплатин, небольшие дозы ацетилсалициловой кислоты, кальцитриол, аспаргиназа, клопидогрел, диклофенак, изониазид, этамбутол, ибупрофен, индометацин, пироксикам.
— низкопуриновая диета, кофе и чай;
— аллопуринол, глюкокортикоиды, имуран, азатиопринэстрогены, варфарин, большие дозы ацетилсалициловой кислоты, хлорпротиксен, леводопа, метилдопа, контрастные вещества, амлодипин, верапамил, винбластин, метотрексат, спиронолактон;
— концентрация мочевой кислоты колеблется в течение суток: утром она выше, чем вечером.
Как готовиться пациенту к услуге:
√ Не принимать пищу в течение 12 часов перед исследованием;
√ Исключить физическое и эмоциональное перенапряжение за 30 минут до исследования;
√ Не курить в течение 30 минут до сдачи крови;
√ В течение нескольких дней до исследования необходимо придерживаться низкопуриновой диеты, избегать употребления алкоголя или необходимо предупредить врача об употреблении.
При воспалении нефрона в моче можно обнаружить ионы натрия молекулы мочевины
Наш медицинский центр для Вас. Звоните (473) 273-68-15
Определение
Мочекаменная болезнь (уролитиаз от латинского uron – «моча» и греческого lethos – «камень») – заболевание, наиболее постоянным и существенным признаком которого является образование и присутствие одиночных и множественных камней в системе мочевыводящих путей – чашечках, лоханке, мочеточнике, мочевом пузыре и мочеиспускательном канале. Источником камнеобразования может быть почка, тогда говорят, и тогда говорят о почечнокаменной болезни. Отток мочи из пораженной почки при этом может быть не нарушен.
Одним из факторов камнеобразования служат многочисленные процессы, нарушающие нормальный отток мочи из органов мочевыводящей системы (чашечка при гидрокаликозе, чашечки и лоханка при гидронефрозе, мочеточник при уретерогидронефрозе и уретероцеле, мочевой пузырь при гиперплазии и раке простаты, склерозе шейки мочевого пузыря, стриктуре уретры, уретра при стриктуре). В этих случаях камнеобразование считается вторичным осложнением патологических процессов, нарушающих нормальный отток мочи по мочевым путям.
Распространенность и эпидемиология
Мочекаменная болезнь является одним из наиболее распространенных заболеваний почек и мочевых путей. По мировым данным, ею страдают 1-3% населения; 12% мужчин и 5% женщин хотя бы раз в течение жизни переносят почечную колику, как правило, обусловленную почечнокаменной болезнью.
Рост заболеваемости сегодня можно объяснить увеличением продолжительности жизни, гиподинамией, повышенным потреблением белковых продуктов и алкоголя, возрастающим психоэмоциональным напряжением жизни, применением некоторых медикаментозных средств, а также неблагоприятными экологическими условиями. За последние десятилетия отмечена тенденция к увеличению его частоты, связанная с ростом влияния неблагоприятных факторов окружающей среды на организм человека. Распространению нефролитиаза способствуют условия современной жизни: нарушение фосфорно-кальциевого обмена, обусловленные гиподинамией, качество питьевой воды, характер питания (избыток животного белка в пище, увеличение вегетарианством и пр.). К возникновению данного недуга предрасполагают климатические, географические факторы, жилищные условия, профессия и генетические особенности (ферменто- и тубулопатии) человека. Причинами образования камней могут быть и факторы местного характера: воспалительные процессы почек и мочевых путей, аномалии, анатомические и уродинамические изменения, приводящие к затруднению оттока из почек, обменные и сосудистые нарушения в почке и в организме в целом.
Классификация
Мочевые камни различаются по своим физическим свойствам и химическому составу. В настоящее время всемирно признана минералогическая классификация мочевых камней. Однако она в большей степени имеет теоретическое значение. С практических позиций клиницисты чаще применяют упрощенный подход. Примерно 70-80% мочевых камней содержат неорганические соединения кальция – осколаты, фосфаты, карбонаты.
Наиболее редки белковые камни – их обнаруживают в 0,4-0,9% случаев (цистиновые, ксантиновые и пр.), они свидетельствуют о наследственных обменных нарушениях в организме. В чистом виде камне встречаются менее чем в половине случаев, у остальных в моче образуются смешанные в различных пропорциях полиминеральные камни. Они сопровождаются параллельно протекающими обменными нарушениями и нередко присоединившимися инфекционными процессами.
Этиология и патогенез
Мочевые камни чаще образуются у мужчин. Камни в правой почке, как правило, встречаются чаще, чем в левой. У 15-30% больных наблюдаются 2-строенние камни. Единой концепции патогенеза нефролитиаза до настоящего времени, к сожалению, не существует, и развитие заболевания связано с рядом сложных физико-химических процессов, происходящих как в организме в целом, так и в почке и мочевыводящих путях. Присоединение мочевой инфекции не только существенно усугубляет течение заболевания, но и является важным дополнительным местным фактором возникновения и поддержания хронического рецидивирующего течения нефролитиаза. Причина – неблагоприятное влияние продуктов жизнедеятельности микроорганизмов, способствующих ощелачиванию мочи и образованию кристаллов аморфных фосфатов, а при наличии ядра кристаллизации – и росту, формированию конкремента.
При всем многообразии причин, определяющих состав и структуру мочевых камней, можно выделить ряд общих факторов, способствующих камнеобразованию:
Для уратного нефролитиаза – это:
Для кальциевого литиаза:
Для оксалатного нефролитиаза:
При фосфатном нефролитиазе:
В развитии мочекаменной болезни можно различать патогенетические механизмы возникновения и формирования конкремента (литогенез) и комплекс патогенетических процессов, протекающих в почках и мочевых путях при наличии конкремента и его миграции из почки по мочеточнику в мочевой пузырь, а из него по уретре наружу (собственно патогенез нефролитиаза и его осложнений).
Общепризнанно, что для формирования конкремента необходима основа – белково-мукополисахариадная матрица камня, которая вырабатывается почкой и может выделяться с мочой больного. Причиной образования матрицы могут служить обменные нарушения в дистальных отделах нефрона, обусловленные наследственными (ферменто- и тубулопатии), обменными (дистальный канальцевый ацидоз) нарушениями, выделением малорастворимых соединений (кетоформа мочевой кислоты при пуриновом кризе, сульфаниламиды в условиях относительной олигурии и пр.), а также расстройствами внутрипочечной гемодинамики. Свободное выделение матрицы с мочой не приводит к формированию конкремента, задержка ее под влиянием расстройств уродинамики, напротив, делает ее своеобразным ядром кристаллизации, способствуя образованию микролита, а затем формированию постепенно увеличивающегося конкремента. Подобным ядром кристаллизации, кроме матрицы, могут являться скопления слущенных погибших клеток уротелия в условиях застоя мочи, а также микроорганизмы и клеточный детрит на фоне воспалительного процесса и нарушений уродинамики. Будучи в 10 раз перенасыщенным раствором солей, нормальная моча является стабильной средой, в которой в норме спонтанная кристаллизация не наступает (коллоидное равновесие мочи) благодаря присутствию защитных коллоидов. Даже временные, преходящие нарушения внутрипочечного кровообращения, связанные непосредственно с расстройствами уродинамики, микробные факторы и воспаление могут уменьшать их продукцию и количественное содержание в моче, что способствует кристаллизации и постепенному росту камня.
На распиле конкременты отчетливо выявляют слоистую структуру, в которой органические слои последовательно чередуются с минеральными, напоминая поперечный срез древесного ствола. По своему минеральному составу большинство конкрементов смешанные, однако, как правило, какой-либо из видов солей преобладает (оксалаты, ураты, фосфаты, реже карбонаты и пр.). С этим связана реакция мочи в период кристаллизации. Так, для оксалатов характерна кислая моча, для уратов – резко кислая, для фосфатов, наоборот, щелочная. Наиболее медленно формируются оксалатные камни, быстрые – уратные. Фосфатные конкременты в щелочной моче, особенно на фоне микробного воспаления, растут чрезвычайно быстро.
В силу функциональных особенностей системы мочевыводящих путей, по которым непрерывно со значительной скоростью течет дефинитивная моча, образующийся песок и свободные мелкие конкременты, как правило, в чашечно-лоханочной системе не задерживаются и свободно, самостоятельно отходят с мочой. Исключение составляют конкременты, фиксированные к почечному сосочку, так называемые бляшки Рандала, которые неопределенно долго могут задерживаться в почечных чашках, порой, не проявляясь ни клинически, ни лабораторно. Единственным их признаком могут служить мелкие гиперэхогенные участкив чашечках, порой не дающие акустической «дорожки» при ультразвуковом исследовании.
Если конкремент по тем или иным причинам задерживается в чашечке или лоханке, он начинает расти, постепенно повторяя форму полостного органа, в котором он находится. Так, камни чашечек обычно круглые или овоидной формы, камни лоханки – округлые, овоидные и, как правило, уплощенные. В случае длительной задержки камня в мочеточнике конкремент приобретает удлиненную форму. Если на фоне продолжающегося роста камень не движется и не отходит (чаще он относится к неотошедшим лоханочным камням), он приобретает «рога» в чашечках, стараясь заполнить всю чашечно-лоханочную систему, становится коралловидным, растущим из лоханки в чашечки. Следует помнить, что маленькие конкременты в силу их большей подвижности гораздо чаще вызывают приступы боли и гематурию. На фоне роста и приобретения конкрементом признаков коралловидного симптоматика проявления камня прогрессивно уменьшается.
Существует еще один, не менее важный механизм возникновения и формирования конкрементов. В ответ на расстройства уродинамики почка, стараясь предельно снизить процессы мочеобразования, работает в условиях артериального спазма и венозного полнокровия, которые могут в силу определенных причин – врожденных или приобретенных (нефроангиопатия при сахарном диабете, артериолосклероз) – обусловить некроз одного или несколько сосочков (медуллярный или папиллярный некроз).
Отторжение некротизированного и секвестрированного сосочка в чашечке обнажает раневую поверхность, которая на фоне быстрого присоединения инфекции со щелочной реакцией мочи быстро становится площадкой для кристаллизации солей, в щелочной среде – чаще фосфатов, с последующим быстрым ростом коралловидного конкремента по направлению из чашечки или несколько чашечек в лоханку, где камень сливается. Он становится коралловидным, выросшим в направлении тока мочи, как правило, на фоне сопутствующего воспаления. Сам по себе он, как правило, не нарушает отток мочи, может не иметь существенных клинических проявлений, сопровождается прогрессирующим пиелонефритом и может быть диагностирован случайно на фоне пиурии.
Подобное развитие событий может быть следствием содружественных расстройств кровообращения в обеих почках при отхождении мелкого камня с одной стороны. Доказано, что миграция конкремента из лоханки по мочеточнику обусловливает нарушения уро- и гемодинамики не только на стороне поражения, но и в противоположной почке. Эти изменения могут бесследно пройти на стороне, где камень отошел, и стать причиной возникновения подобного коралловидного камня на противоположной. Чаще это бывает в условиях сопутствующего 2-стороннего воспалительного процесса в почках, усугубляющего уро- и гемодинамические расстройства. Современные исследования с применением глубинной радиотермометрии почек подтверждается расстройствами кровообращения вслед за нарушениями уродинамики. Спазм корковых сосудов и флебостаз медуллярной зоны подтверждаются достоверным снижением температуры в пораженной почке на 0,4-0,6 С; присоединение острого воспалительного процесса, напротив, приводит к гипертермии органа.
Камни, первично образовавшиеся в мочеточнике, — чрезвычайная редкость: как правило, они формируются в уретероцеле. Конкременты мочевого пузыря могут быть вторичными – спустившимися из почки по мочеточнику (они чаще единичные) – первичными – образовавшимися в пузыре вследствие инфравезикальной обструкции – заболеваний, нарушающих отток мочи из пузырно-уретрального сегмента (гиперплазия и рак простаты, склероз шейки мочевого пузыря) и мочеиспускательного канала (стриктура уретры). Нет сомнения в том, что формированию таких камней во многом способствуют обменные факторы и сопутствующие воспаление.
Ультразвуковые методы исследования при нефролитиазе в последние годы заняли ведущее место. Причин этому несколько: доступность, высокая информативность, неинвазивность, безвредность для пациента и исследователя. По данным литературы, информативность УЗИ при камнях почек и мочевого пузыря приближается к 100%. Конкремент определяется как яркое эхопозитивное образование, позади которого в силу отражения ультразвукового сигнала определяется темный «провал», тень – акустическая «дорожка». Минимальные размеры конкремента, который может быть достоверно диагностирован при УЗИ, составляет 0,3-0,5 см. Важна роль УЗИ при дифференциальной диагностике почечной колики и острых заболеваний органов брюшной полости (острый аппендицит, холецистит, сальпингоофорит и пр.) При почечной колике размеры почки и толщина почечной паренхимы могут быть увеличены за счет отека на фоне острого венозного стаза, отека интерстиция, которые на ультрасонограммах проявляются повышенной гидрофильностью (гипоэхогенностью) ткани почки. Отмечается также отек паранефральной клетчатки, который при ультразвуковом исследовании визуализируется в виде ореола разрежения вокруг увеличенной почки. Перегрузка интерстиция почки может проявляться особо четким изображением 2 листков почечной капсулы, между которыми имеется очень тонкая анэхогенная жидкостная прослойка.
При подозрении на камень мочеточника ультразвуковое исследование можно проводить на высоте боли. В этом случае при почечной колике обнаруживается расширение чашечно-лоханочной системы и мочеточника над конкрементом. Расширенные чашечки и лоханка как бы теснятся, будучи ограниченными, сдавленными в синусе почки. Именно в их просвете определяется конкремент, размеры которого определяются весьма четко. Отсутствие признаков уростаза на высоте клинических проявлений делает диагноз почечной колики маловероятным. Наличие уретерогидронефроза позволяет иногда смотреть расширенный мочеточник и уточнить уровень обструкции, наличие и размеры конкремента. Наиболее часто конкременты мочеточника обнаруживаются в местах его физиологического сужения – в лоханочно-мочеточниковой сегменте, над подвздошными сосудами, в юкставезикальном и инструментальных отделах.
При локализации конкремента в интрамуральном отделе мочеточника ультразвуковое исследование проводится при наполненном мочевом пузыре. Конкремент хорошо визуализируется по контуру мочевого пузыря или непосредственно в устье. При отсутствии обструкции верхних мочевых путей при УЗИ можно видеть выброс мочи из каждого устья мочеточника в мочевой пузырь.
Многогранность причин, вызывающих появление мочевого камня объясняет широкий спектр его возможного минерального состава.
Диетотерапия
Зависит в первую очередь от состава удаленных камней и выявленных нарушений обмена веществ. Можно рекомендовать некоторые общие принципы в соблюдении диеты и водного баланса: ограничение излишнего общего количества пищи; ее разнообразие; ограничение потребления пищи, богатой веществами, способствующей камнеобразованию; прием жидкости в объеме, поддерживающем суточное количество мочи от 1,5 до 2,5 литра. Часть жидкости можно принимать в виде морсов из клюквы и брусники, минеральной воды.
Диетотерапия при кальцийоксалатных камнях состоит в ограничении употребления кофе и какао-продуктов (шоколад и т.д.), крепкого чая, щавеля, шпината, салата, черной смородины, клубники, орехов, бобовых, цитрусовых, сыра, творога, молока, избытка витамина С.
При уратрых камнях необходимо ограничение приема белковой пищи (животного происхождения), шоколада, крепкого чая и кофе, алкоголя, жаренных и острых блюд и исключение субпродуктов (паштеты, ливерные колбасы, мозги и т.д.), бобовых (фасоль, горох, арахис), а также лекарств, образующих пуриновые основания (Эуфилин, Диафилин).
При фосфарно-кальциевых камнях исключаются: щелочные минеральные воды, цельное молоко, пряности, острые закуски; стоит ограничить себя в употреблении картофеля, бобов, тыквы, ягод, зеленых овощей, творога, сыра, брынзы. Рекомендуются: мясная пища, виноград, зеленые яблоки, груши, сало, мучные изделия, растительные жиры, квашеная капуста, брусника, красная смородина, творог, кефир, сметана.
Итак общие принципы в соблюдении диеты и питьевого режима:
